El Banco Mundial acaba de publicar un informe que llega en un momento sumamente oportuno. Titulado “Financiamiento de la salud en el Perú: análisis de la situación actual y opciones de política al 2021”, resalta logros recientes en el sector salud, tales como haber reducido la tasa de mortalidad infantil en dos tercios entre 1990 y 2015, y que la prevalencia de desnutrición crónica infantil en niños menores de 5 años bajó de 31% a 14% entre los años 2000 y 2015, pero señala también las grandes deficiencias que deben ser abordadas como política pública desde el sector.
“Considerando que un país próspero necesita un sistema de salud moderno, inclusivo y efectivo, el espíritu de este documento es acompañar a los peruanos en consolidar su visión de aseguramiento en salud al 2021, identificar cuellos de botella en alcanzarla, y proponer posibles opciones de política. Con base en un análisis de los roles de las instituciones e instrumentos de financiamiento que dan soporte al aseguramiento en salud, se ensayan recomendaciones para los diferentes actores, como el MINSA, las Regiones, el Seguro Integral de Salud (SIS), el MEF, SUSALUD, Essalud y SUNAT”, se lee.
El documento agrega que el contexto internacional demuestra que el reto para los países emergentes consiste en avanzar hacia la “transición financiera” reemplazando el financiamiento basado en pagos de bolsillo por el financiamiento de tipo prepago o seguro. “Este financiamiento intermediado por fondos mancomunados o fondos de seguro reemplaza los gastos de bolsillo, los cuales se consideran ineficientes e inequitativos porque no permiten compartir ningún riesgo y podrían generar un uso subóptimo de los servicios de salud”.
El informe echa luces sobre qué elementos básicos, independientemente del sistema o modelo que el Estado opte por tomar, deben funcionar a fin de hacer operativo el aseguramiento universal en cualquier sistema. Estos son: tener claridad sobre cuál es la población asegurada y cuál es la población que aún falta asegurar, así como sobre la estrategia de financiamiento del aseguramiento; contar con mecanismos de priorización del gasto que fomenten la equidad y oportunidad del acceso; contar con mecanismos de compra de servicios que permitan la eficiencia del gasto; tener claridad sobre la capacidad de entrega con calidad del paquete de beneficios del aseguramiento; y contar con las condiciones adecuadas a fin de sostener el funcionamiento efectivo del aseguramiento.
Con relación al financiamiento, uno de sus principales problemas es su fragmentación. Al las unidades ejecutoras recibir financiamiento que proviene de fuentes que manejan diferentes tratamientos generales, se dificulta su planificación, ejecución y seguimiento. Además, como señala el documento, “en el sector salud, gran parte de la priorización del gasto debería de hacerse en base a los niveles de atención, priorizando la atención primaria y la prevención. Aunque el Presupuesto por Resultados (PpR) enfatiza varias líneas relacionadas con atención primaria, por lo general el proceso presupuestal del Perú no parece darle debida atención a esta priorización”. Un instrumento, llamado el Plan Esencial de Aseguramiento en Salud, que permitiría priorizar el gasto, “no está siendo utilizado efectivamente ni en la planificación/priorización del gasto ni en su monitoreo”. Y agrega: “Un estudio antropológico encargado para este estudio evidenció que los pacientes pagan a los médicos del sector privado para obtener ‘vínculos’ en el sistema de salud que les permitan acceder a los servicios”. Es decir, el propio sistema de salud fomenta incentivos perversos entre sus distintos actores.
Es importante que el Estado peruano avance en definir adónde debe ir el sector salud: si al aseguramiento universal o a focalizar el Seguro Integral de Salud (SIS). ¿Cuál va a ser la política? Si se opta por el aseguramiento universal, lo que toca primero es ordenar la casa: definir el paquete de beneficios y el financiamiento.
La ministra de Salud, Patricia García —la única peruana miembro de la Academia Nacional de Medicina de Estados Unidos— ha declarado ya que el sector necesita transformarse. Y ha anunciado que al 2021 trabajarán en cuatro grandes pilares: gestión eficiente del sistema de salud, mejora del gasto y las compras, abastecimiento al 100% y control y lucha anticorrupción; mayor cobertura y calidad de los servicios de salud, aseguramiento universal y atención primaria local oportuna y de calidad; revalorización del personal de salud, meritocracia, que implicará líneas de carrera, escalas remunerativas claras y planeamiento de recursos humanos; y, finalmente, una infraestructura de salud moderna e interconectada, historias clínicas en red, telemedicina, equipamiento e inversiones.
El reto es inmenso El informe del Banco Mundial al que hemos hecho referencia en este espacio es un insumo que contribuirá a avanzar en estos importantes objetivos.

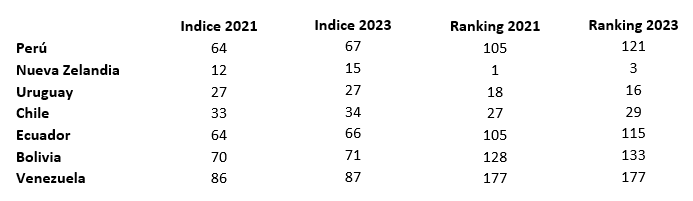






Aparentemente la transformación de la que habló la señora Ministra se convirtió mas bien en involución.
Mientras no se reconozca que el problema principal no es la eficiencia en el gasto sino la insuficiencia del presupuesto no existirá transformación posible.